Plébiscités par les uns, critiqués par les autres, une chose est sûre, les infirmiers en pratique avancée font parler d’eux, et plus encore depuis la Loi Infirmière du 11 mars dernier.
Pourtant, on ne sait pas vraiment ce qu’ils font ni où les situer sur l’échelle des soins.
Si les patients ont vu leur arrivée d’un bon œil, pour certains médecins et infirmiers, ce n’est pas tout à fait la même histoire.
Les premiers estiment que les IPA empiètent sur leurs plates-bandes et sont mieux payés qu’eux ; les seconds estiment que les tâches confiées aux IPA font déjà partie du quotidien des infirmiers : analyse clinique, éducation, prévention, gestion des complications, orientation et coordination …, et ne comprennent donc pas pourquoi en faire un métier à part.
Pourtant, les IPA acquièrent une expertise renforcée en complétant leur formation initiale d’Infirmier, par un cursus universitaire rigoureux et éprouvant.
Aujourd’hui, ils sont majoritairement reconnus et considérés comme un recours sérieux pour faire face aux enjeux de santé publique : manque de temps médical, inégalité d’accès aux soins sur le territoire, augmentation du nombre de maladies chroniques, vieillissement de la population, demande croissante de soins, virage ambulatoire ….
Et, pour répondre aux 5,6 millions de malades en attente d’un suivi adapté, il fallait créer une profession intermédiaire capable de renforcer les coopérations interprofessionnelles, et c’est ce qui a été fait.
Alors, plus vraiment infirmier mais pas médecin non plus : qui sont ces Infirmiers en pratique avancée ? En quoi consiste ce nouveau métier et comment devient-on IPA ?
C’est ce que nous verrons ci-après.
Qu’est-ce qu’un Infirmier en Pratique Avancée ?
Définition réglementaire :
Un IPA est un infirmier spécialisé, qui a complété son cursus initial et renforcé les compétences déjà reconnues par son métier socle, avec un Diplôme universitaire de niveau Master, au cours duquel il a acquis des compétences médicales avancées et des modalités de travail interprofessionnelles, qu’il intègre à sa pratique en autonomie partielle ou complète.
Objectifs de la fonction :
La pratique avancée permet d’assurer un suivi clinique approfondi et de qualité, d’améliorer l’accès aux soins, et de renforcer la coordination des parcours de santé complexes.
Nouveautés 2025 – Vers un exercice plus autonome :
Décret du 20 janvier 2025 :
Depuis 2020, les compétences des IPA se sont élargies. Aujourd’hui, ils bénéficient :
- D’un accès direct : les patients peuvent les consulter sans visite médicale préalable.
- Du droit de prescrire des soins, des examens et des traitements, dont la liste sera définie prochainement par arrêté.
- Du droit de suivre un patient atteint d’une pathologie chronique stabilisée avec, si nécessaire, une réorientation vers le médecin en cas de complications.
Impact sur la pratique clinique :
Ce nouveau métier intermédiaire permet :
- D’abaisser les délais d’accès aux soins.
- Une autonomisation du rôle infirmier.
- Et, une collaboration renforcée avec le médecin référent, sans lien de dépendance.
Domaines d’exercice des IPA :
Les IPA peuvent intervenir dans différents domaines, qu’ils choisissent généralement au terme de leur première année de cursus universitaire :
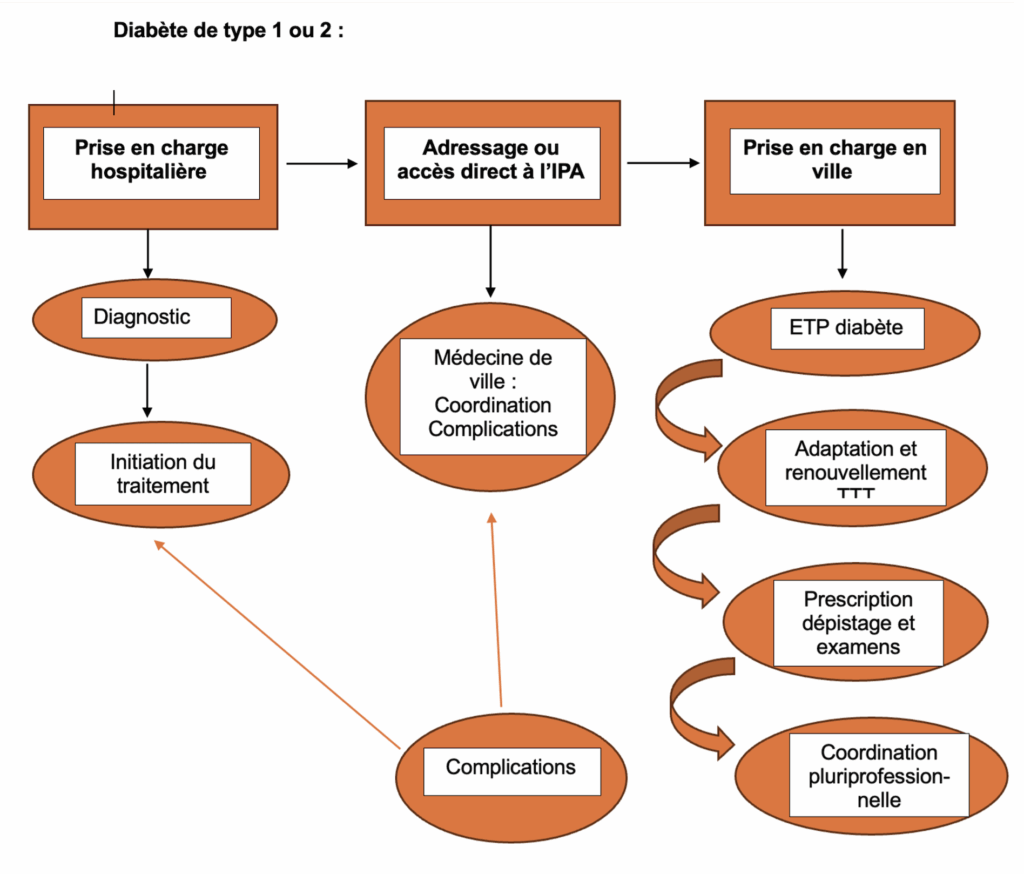
1. Maladies chroniques stabilisées et polypathologies courantes en soins primaires : diabète, BPCO et insuffisance respiratoire, insuffisance cardiaque (AVC, artériopathie chronique, cardiopathie, maladie coronaire…), Alzheimer et démences, Parkinson, épilepsie …
2. Oncologie et hémato-oncologie.
3. Psychiatrie et santé mentale.
4. Gérontologie.
5. Urgences et soins non programmés (en cours de déploiement).
Missions principales des IPA :
Leurs principales missions sont de :
- Réaliser un examen clinique complet.
- Évaluer l’état de santé et poser un diagnostic infirmier avancé.
- Prescrire certains traitements, examens, soins (dans un cadre réglementaire).
- Analyser les résultats des examens prescrits.
- Assurer un suivi longitudinal des patients chroniques.
- Mener des actions de prévention, de dépistage et assurer l’éducation thérapeutique.
- Coordonner le parcours de soins avec les autres professionnels.
Concrètement, la pratique avancée recouvre :
- L’évaluation et la conclusion clinique.
- La prescription d’examens complémentaires et/ou de produits non soumis à prescription médicale.
- Le renouvellement d’ordonnances et l’adaptation de prescriptions médicales.
- Le dépistage, l’éducation et la prévention.
- Les actes techniques et les actes de surveillance clinique et paraclinique.
- L’orientation.
Parcours pour devenir IPA :
Prérequis :
Pour pouvoir s’inscrire au Diplôme d’État d’IPA, certains prérequis sont nécessaires dont :
- Le Diplôme d’État d’infirmier.
- Une expérience clinique en soins généraux de 3 ans minimum.
Formation universitaire :
Le cursus universitaire se fait dans une des universités accréditées, dont la liste figure sur le site UNIPA (Union Nationale des IPA).
Il s’agit d’un Diplôme d’État en pratique avancée, équivalent Master, qui se déroule sur 2 ans, et qui inclut :
- Une première année de tronc commun regroupant les bases des sciences infirmières et de la pratique avancée.
- Une deuxième année de spécialisation, qui approfondit les connaissances liées à la spécialité choisie.
Le cursus comprend des modules en sémiologie, pharmacologie, pathologies chroniques, santé publique, éthique, déontologie, responsabilité, recherche clinique, ainsi que deux stages : l’un d’une durée de 2 mois, la 1re année ; l’autre, d’une durée de 4 mois, la 2e année. Le cursus se termine par la rédaction d’un mémoire.
Diplôme d’État d’Infirmier en Pratique Avancée (DEIPA) :
Le diplôme obtenu à l’issue de la formation universitaire est reconnu niveau 7 (équivalent bac +5).
Conditions d’exercice et cadre réglementaire :
Si la loi n° 2016-41 du 26 janvier 2016 de modernisation du système de santé a amorcé les changements qui ont bouleversé les soins, c’est l’article L. 4301-1 du Code de la santé publique, qui a introduit le principe de la pratique avancée des auxiliaires médicaux, et qui y définit leur exercice au sein d’une équipe coordonnée par un médecin.
Et, pour lutter contre les inégalités d’accès aux soins, la loi Rist du 19 mai 2023 fait évoluer l’exercice des paramédicaux, en créant notamment l’accès direct aux soins, ouvert aux IPA exerçant à l’hôpital, en clinique, établissement de santé, MSP, HAD, CPTS ou libéral, sous certaines conditions.
En structures de soins :
Leur statut dépend du mode d’exercice : salarié ou contractuel dans la fonction publique, par exemple.
Et, la rémunération dépend de leur statut : grille spécifique (catégorie A+ dans la FPH).
En médecine de ville :
En ville ou en libéral, médecins et IPA signent un protocole d’organisation qui définit les modalités de prise en charge des patients.
Exemple pratique de suivi :
Avantages pour le système de santé et les patients :
Les principaux avantages sont :
Pour le système de santé :
- Désengorgement des consultations médicales.
- Amélioration de la couverture dans les déserts médicaux.
Pour les patients :
- Suivi plus régulier et accessible.
- Prise en charge globale et continue.
- Coordination plus fluide du parcours de soins (hôpital / ville).
Pour les infirmiers :
- Valorisation des compétences cliniques.
- Évolution professionnelle avec plus d’autonomie.
- Coopération avec les autres professionnels de santé : coordination, concertation…
Défis et perspectives de la pratique avancée :
Les défis à relever et les perspectives à attendre pour les IPA sont les suivantes :
- Asseoir leur reconnaissance professionnelle, notamment dans certains établissements, et auprès des médecins libéraux.
- Trouver des solutions pour ouvrir plus de postes aux nouveaux diplômés.
- Communiquer plus largement sur ce nouveau métier intermédiaire et ses missions.
- S’assurer que la liste des prescriptions soit bien clarifiée.
Et, c’est sans compter sur les futures évolutions, dont certaines sont déjà en pourparlers, telles que :
- L’encadrement des élèves IPA par les IPA en exercice (stages).
- L’élargissement des domaines existants (pathologies) ou la création de nouveaux domaines d’intervention (santé des enfants, santé au travail…).
- La revalorisation de la rémunération pour pérenniser la pratique avancée en ville.
Questions fréquentes sur l’exercice IPA :
Puis-je exercer en libéral en tant qu’IPA ?
Oui, sous convention avec un médecin ou en structure coordonnée.
Puis-je prescrire en autonomie ?
Oui, depuis 2025, sous conditions (décret + arrêtés).
Comment la formation IPA peut-elle être financée ?
Par les OPCO, employeurs publics, CPF ou contrats pro.
Suis-je aidé(e) quand je démarre mon activité ?
Une aide financière est prévue pour soutenir le démarrage de l’activité libérale des IPA.
La somme allouée dépend de la zone dans laquelle ils interviennent : zone sous-dense médicale (40 000 euros), hors ZIP (27 000 euros).
Quel est le salaire d’un IPA en milieu hospitalier ?
De 2 400 à 3 700 € nets mensuels selon ancienneté.
Et, en libéral ?
Des forfaits de prise en charge en pratique avancée sont prévus dans la Nomenclature, auxquels s’ajoutent les indemnités de déplacement, et certaines majorations telles que celle prévue pour les enfants âgés de moins de 7 ans.
On les trouve sous la clé PAI. 1 PAI correspond à 10 euros.
Exemples de cotations :
Forfait initiation de suivi : PAI 6 = 60 euros.
Forfait de suivi : PAI 5 = 50 euros.
Forfait ponctuel : PAI 3 = 30 euros.
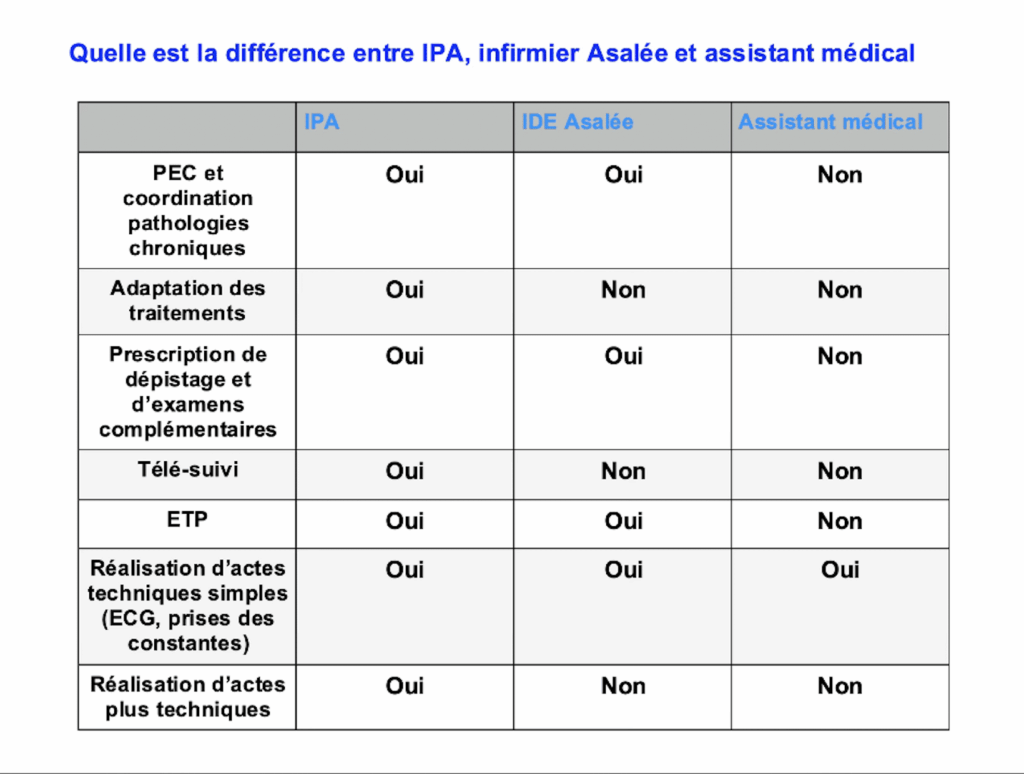
Quelles différences y-a-t-il entre l’IPA et l’IDEC ?
Contrairement à l’IDEC, l’IPA a acquis des compétences diagnostiques et prescriptives étendues.
Pour conclure…
Depuis l’amorce du virage ambulatoire, notre système de soins ne cesse d’évoluer et de se transformer pour relever les défis que notre modèle de santé, à bout de souffle, nous impose.
Pour répondre aux problèmes majeurs de santé publique qu’ont fait naître la désertification médicale, le vieillissement de la population et l’augmentation massive des maladies chroniques, un nouveau métier a été créé : les IPA.
Ces infirmiers en pratique avancée, que l’on peut désormais consulter en accès direct, sans passage préalable devant un médecin, peuvent aujourd’hui exercer en autonomie tout en collaborant étroitement avec l’équipe pluriprofessionnelle qui gravite autour du patient.
Si certains doutent encore de leur légitimité, leur expertise, ils l’acquièrent au prix d’un long parcours de formation universitaire, qui leur confère toute autorité pour prendre en charge les pathologies chroniques stabilisées.
C’est donc une ressource avec laquelle il faut compter, et que tous les professionnels de santé doivent intégrer dans le parcours de soins de leurs patients, sans redouter une éventuelle concurrence ou baisse de revenus.
Enfin, si cette évolution de carrière vous intéresse, informez-vous, et sautez le pas !
Et, si vous avez trouvé cet article utile, partagez-le autour de vous.
Sources :